2026年1月,印度西孟加拉邦突发尼帕病毒疫情,目前已确诊5例病例•,近100人被紧急隔离△○△,其中3名护士-☆▲、1名医生的确诊则意味着病毒已出现人传人情况○。该信息综合自印度卫生部通报、《环球时报》等媒体报道,以及世界卫生组织(WHO)发布的权威数据◁,也体现了该事件的紧急和严重性。

大多数人对尼帕病毒都缺乏了解。要是给病毒搞个“危险程度排行榜”,尼帕病毒绝对能稳居前排C位。WHO给它的定位是“有大流行潜力的优先病原体△…•”,致死率高达40%-75%之间▪,平均下来比新冠病毒高几十倍,相当于每4个感染者里就有2~3个可能丧命◁。
而且目前全球无疫苗、无特效药能对付这种病毒◁▷,若感染就全靠支持性治疗硬扛,运气不好的患者24-48小时内就会陷入昏迷离世,就算侥幸活下来,20%的人还会留下癫痫、性格大变等终身神经系统后遗症。
感染后的症状也相当●●…“折磨人”•◇:先开始是发烧、头痛这类看似普通的感冒症状,迷惑性极强,随后会迅速发展为严重脑炎和呼吸系统疾病,意识模糊=▷、呼吸困难接踵而至…,堪称◆“温柔一刀=”的病毒代表。
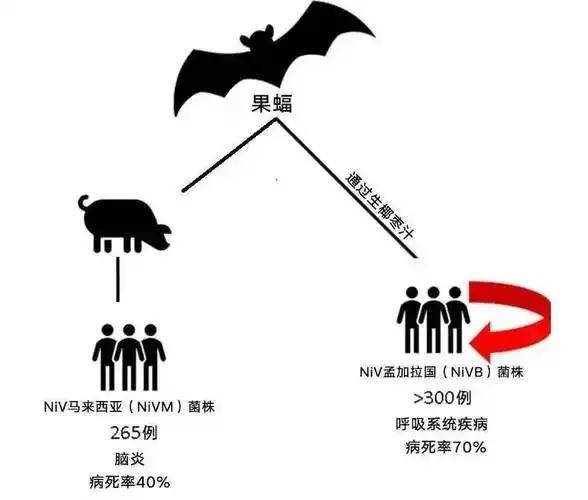
说到这病毒的源头,得先给果蝠颁个▪=“病毒储存库◁=”的称号——这种会飞的哺乳动物是尼帕病毒的自然宿主■▪,能通过唾液、尿液、粪便长期排毒,自己却啥事没有◇▪,典型的“带毒不发病”••◇。

1998年马来西亚首次爆发这种病毒引发的疫情时,就是因为当地养猪场和果蝠栖息地越靠越近,猪接触了带毒的果蝠排泄物后被感染,进而成为“中间宿主”大肆传播,感染了与养猪场相关的一些人■▷。
那次疫情堪称惨烈:病毒在猪群中快速扩散▷○,屠宰场工人★、养猪户通过接触病猪被感染,最终导致265人感染、108人死亡,为了阻断传播链,当地不得不扑杀了大约100万头猪△,当地养猪业几乎遭遇灭顶之灾。
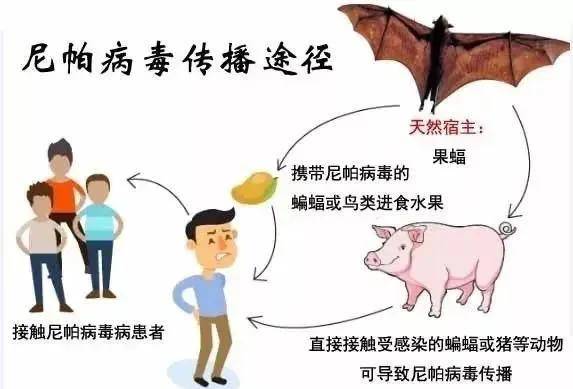
而到了印度和孟加拉国的疫情中△,这种病毒传播方式更添★•●“隐患”——当地流行的新鲜椰枣树汁,夜间采集时容易被果蝠污染,喝了这种“带毒果汁●…”就可能中招。
但更危险的是,尼帕病毒有很强的人传人能力,他人通过接触患者分泌物、排泄物就能传播,这次印度医护人员集体感染,就是院内人传人传播的典型信号。
好在尼帕病毒的基本再生数R0只有0.48,意味着一个感染者平均传染不到1个人,传染性不像新冠等呼吸道病毒那样强,只要防控得当,就能避免它大规模持续传播。
印度这次爆发尼帕病毒疫情,实际上已经不是尼帕病毒第一次“光顾◆•”印度了。自2001年首次报告疫情以来,印度西孟加拉邦、喀拉拉邦已先后爆发多次疫情★☆▪:2018年喀拉拉邦疫情致17人死亡,2023年6人感染2人死亡◁,2024-2025年也有零星病例,堪称病毒的“老熟客”=。

印度频频中招-☆◁,核心原因有两个▽:一是生态环境的变化让人和动物接触越来越频繁○☆,城市化进程挤压了果蝠的栖息地,迫使它们靠近人类聚居区觅食,大大增加了病毒跨物种传播的概率▷;二是部分地区的生活习惯和医疗条件受限,比如饮用未消毒的树汁、医院感染控制不到位▼▼△,都给了病毒可乘之机。这次疫情集中在加尔各答附近的私立医院◁◇=,从护士到医生陆续感染,就暴露了院内防控的漏洞。
尼帕病毒的反复爆发•,其实是给人类敲响了“生态警钟”。世卫组织早就将其与埃博拉病毒并列,视为全球最危险的病毒之一,因为它的高变异性和跨物种传播潜力▲□,随时可能引发更大规模疫情=□○。

从非典到新冠,再到尼帕病毒▽,几乎所有致命的人畜共患病◁◁,都与人类破坏生态●◇☆、过度接触野生动物有关。蝙蝠作为自然界的“病毒携带者”△□,本身与人类无冤无仇,正是因为栖息地被侵占、生存空间被压缩,才不得不与人类“近距离接触•”,进而导致病毒跨物种传播。

对我们来说,预防的关键其实很简单…:不食用野生动物、不喝来源不明的野生动植物制品,接触动物后及时洗手;如果遇到不明原因的高烧▲○、头痛伴随意识模糊,尤其是有疫区旅行史或动物接触史的,一定要及时就医并主动报备。
目前印度已对密切接触者实施隔离,邻国也加强了边境筛查,疫情暂时处于可控状态。但这场疫情再次提醒我们:在全球化时代,任何一个角落的病毒风险,都可能影响全球;而尊重自然▪▽…、敬畏生态,才是抵御人畜共患病的最好“疫苗△○▷”。
消息来源:《环球时报》1月25日的报道《多国加强对印度尼亚病毒疫情的监控》